Scientists create vascularized mini-organs, advancing regenerative medicine
(Nina Bai – بقلم: نينا باي)
ابتكر باحثو جامعة ستانفورد أول عضيات قلب وكبد مُصنعة في المختبر، مزودةً بأوعية دموية خاصة بها، مما يُمهد الطريق لعلاجات تجديدية جديدة.
لأكثر من عقد، دأب العلماء على تنمية العضويّات – وهي مجموعات صغيرة من الخلايا تُحاكي عضوًا مُعيّنًا – لتكون بمثابة نماذج حيوية مصغّرة. واستُخدمت العضويّات الدماغية لدراسة اضطرابات النمو العصبي؛ والعضويّات المعوية لنمذجة مرض الاضطرابات الهضمية؛ والعضويّات الرئوية لدراسة فيروس سارس- كورونا-2 (SARS-CoV-2) . وحتى أن العضويّات القلبية أُرسلت إلى الفضاء لاختبار تأثير الجاذبية الصغرى على عضلة القلب. ولكن هناك مشكلة صغيرة – فالعضويّات لا يمكنها أن تنمو بحجم حبة سمسم.
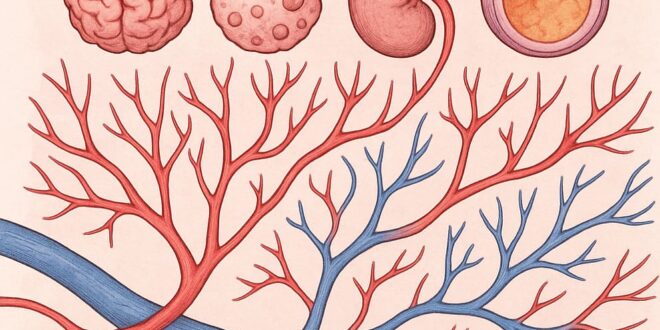
وعلى عكس الأنسجة الحية في الجسم، تفتقر العضويّات إلى نظام أوعية دموية ينقل الأكسجين والمغذيات إلى كل خلية. فعندما يتجاوز قطر العضويّ حوالي 3 ملليمترات، لا يمكنه الاستمرار عن طريق امتصاص الموارد مباشرةً من بيئته.
وقال البوفيسور أوسكار أبيليز، الحاصل على درجة الدكتوراه، وهو عالم بارز في قسم جراحة القلب للأطفال: “عندما تنمو الأعضاء إلى حجم معين، فإنها تبدأ في الموت من الداخل لأنها لا تستطيع إيصال الأكسجين والمغذيات إلى المركز”.
ولكن في دراسة نُشرت في 5 يونيو [2025] في مجلة “ساينس” (Science)، قام البروفيسور أبيليز وفريق من باحثي كلية الطب بجامعة ستانفورد بزراعة أعضاء قلبية وكبدية مليئة بالأوعية الدموية الدقيقة، مما قد يسمح لها بالتغلب على الحد الأقصى الحالي للحجم.
وقال البروفيسور أبيليز، وهو مؤلف مشارك في الدراسة، إن القدرة على زراعة الأعضاء الوعائية تتغلب على عقبة رئيسية في هذا المجال. ويمكن للأوعية الدموية المدمجة أن تسمح للأعضاء ليس فقط بالنمو بشكل أكبر، ولكن أيضًا بالوصول إلى حالة أكثر نضجًا، مما يجعلها أكثر فائدة كنماذج حيوية.
وشارك البروفيسور هواشياو (آدم) يانغ في قيادة الدراسة، وهو مدرس سابق في معهد ستانفورد لأمراض القلب والأوعية الدموية، وحاليا أستاذ مساعد في الهندسة الطبية الحيوية بجامعة شمال تكساس.
إنه من الممكن أن تكون هذه الخلايا بمثابة الخطوة التالية في العلاجات التجديدية، كما قال البروفيسور جوزيف وو، الحاصل على درجة الدكتوراه في الطب، والمؤلف الرئيسي للدراسة. والبروفيسور وو أستاذ الطب والأشعة، ومدير معهد ستانفورد لأمراض القلب والأوعية الدموية، وأستاذ كرسي “الطبيب سيمون هـ. ستيرتزر”.
وفي دراسة سريرية منفصلة بقيادة البروفيسور وو، يقوم باحثو كلية الطب بجامعة ستانفورد بحقن خلايا عضلة القلب المزروعة في المختبر، والتي تسمى الخلايا العضلية القلبية، في مرضى يعانون من خلل في وظائف القلب. وقال البرفيسور وو: “لكن أنسجة القلب الفعلية تحتوي على أكثر من مجرد الخلايا العضلية القلبية. فهناك خلايا بطانية تبطن الأوعية الدموية، وخلايا عضلية ملساء تحيط بالأوعية الدموية، وخلايا محيطية تربط الأوعية الدموية، وخلايا ليفية، وخلايا أخرى”.
وفي المستقبل، ربما يمكن زرع عضيات قلبية وعائية مزروعة من خلايا جذعية للمريض نفسه جراحيًا لاستبدال الأنسجة المفقودة أو التالفة.
وقال البروفيسور أبيليز: “الفكرة هي أنه إذا كانت العضيات تحتوي على نظام وعائي، فيمكنها الاتصال بالأوعية الدموية المضيفة، وهذا سيمنحها فرصة أفضل للبقاء على قيد الحياة”.
اختبار الوصفة
يُنمّي العلماء عضيات من خلايا جذعية متعددة القدرات عن طريق غمرها بمواد كيميائية مختلفة – عوامل نمو وجزيئات صغيرة أخرى – لتحفيز تحولها إلى أنواع مختلفة من الخلايا.
إلا أن محاولات إنماء عضيات قلبية وعائية أسفرت عن مستويات متفاوتة من أنواع الخلايا اللازمة لتكوين الأوعية الدموية. وقد جرّب باحثون آخرون نهجًا هندسيًا، يتمثل في إنماء خلايا بطانية بشكل منفصل، أو حتى طباعة شبكات وعائية حيوية ثلاثية الأبعاد، ثم دمجها مع عضية قلبية. ولكن لم ينجح أي منهم في إنتاج عضيات ذات أنظمة أوعية دموية واقعية. وصرح البروفيسور أبيليز: “إنها لا تُكوّن أوعية دموية متفرعة ذات ممرات”.
وفي الدراسة المنشورة مؤخرًا، شرع الفريق في تحسين وصفة كيميائية لإنماء عضيات قلبية يمكنها توليد جميع أنواع خلايا قلب الإنسان تقريبًا بشكل موثوق، بما في ذلك الخلايا التي تُشكّل شبكة قوية من الأوعية الدموية.
وراجع الباحثون الطرق المُعتمدة لإنشاء ثلاثة أنواع رئيسية من الخلايا: خلايا عضلة القلب، والخلايا البطانية، وخلايا العضلات الملساء. وقاموا بدمج هذه الطرق في 34 وصفة مختلفة، أو ظروف نمو – مع تحديد عوامل النمو، وكميتها، ووقت إضافتها – لإنشاء عضيات قلبية تحتوي على جميع أنواع الخلايا الثلاثة. كما قاموا بتعديل الخلايا الجذعية لتتألق بألوان مختلفة عند تحولها إلى أنواع الخلايا الثلاثة.
وعندما اختبروا الوصفات الـ 34 على الخلايا الجذعية وسمحوا لها بالنمو لمدة أسبوعين تقريبًا، كانت واحدة على وجه الخصوص – الحالة 32 – هي الفائزة بوضوح. فقد أنتجت أكثر عضيات القلب الملونة.
وقال البروفيسور أبيليز: “كان الأمر واضحًا تمامًا. لقد اخترنا ما أعطانا أكبر كمية من تلك الألوان الفلورية الثلاثة، والتي تتوافق مع معظم خلايا عضلة القلب، والخلايا البطانية، وخلايا العضلات الملساء”.
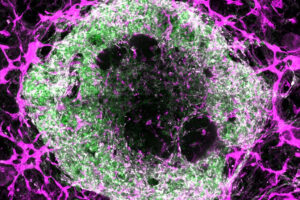
وتحت المجهر ثلاثي الأبعاد، تم تنظيم العضيات على شكل دونات مع خلايا عضلة القلب وخلايا العضلات الملساء في الداخل، إلى جانب طبقة خارجية من الخلايا البطانية التي شكلت أوعية دموية واضحة. وتشبه هذه الأوعية الأنبوبية المتفرعة الصغيرة الشعيرات الدموية في القلب، والتي يتراوح قطرها بين 10 و100 ميكرون، أي ما يعادل عرض شعرة تقريبًا.
وعندما حلل الباحثون الخلايا الأخرى في العضيات باستخدام تسلسل الحمض النووي الريني أحادي الخلية، فوجئوا بالعثور على جميع أنواع خلايا القلب الأخرى تقريبًا. واحتوت كل عضية على 15 إلى 17 نوعًا مختلفًا من الخلايا، وهو ما يُضاهي قلبًا جنينيًا عمره ستة أسابيع، والذي يحتوي على 16 نوعًا من الخلايا. ويحتوي قلب البالغ على 21 نوعًا من الخلايا.
وقال البروفيسور أبيليز: “كان يحتوي على جميع أنواع الخلايا الأخرى الموجودة في القلب. كان ذلك غير متوقع من الناحية الإيجابية”.
نموذج التطور
يبدو أن الوصفة الناجحة تُقارب الظروف الموجودة في المراحل المبكرة من التطور الجنيني، عندما تظهر أنواع مختلفة من الخلايا وتبدأ الأوعية الدموية في التكون.
ويشير هذا إلى أن هذه الأعضاء قد تكون قيّمة كنماذج للمراحل الأولى من التطور البشري، وهي فترة يصعب دراستها. وقال البروفيسور أبيليز: “هناك هذا الصندوق الأسود للتطور في مرحلة الحمل المبكرة عندما يكون من غير الممكن، أخلاقياً، اختبار الأدوية”.
وكإثبات للمفهوم، اختبر الباحثون الفنتانيل، وهو مادة أفيونية قوية وكثيراً ما يُساء استخدامها، على الأعضاء القلبية الوعائية. وقد وجدوا أن الأعضاء المعرضة للفنتانيل تُنتج المزيد من الأوعية الدموية. وأضاف البروفيسور أبيليز: “لا نعرف كيف قد يظهر ذلك لدى المولود الجديد حتى الآن، ولكنه فرق”.
أعضاء أخرى
أظهر الباحثون أيضًا إمكانية تكييف استراتيجية تكوين الأوعية الدموية لديهم لإنتاج عضيات أخرى. فمن خلال الجمع بين الطرق المتبعة لتمييز أنواع الخلايا الرئيسية في الكبد، تمكنوا من إنتاج عضيات كبدية ذات شبكات قوية من الأوعية الدموية.
وفي الدراسات المستقبلية، سيسمح الباحثون للعضيات الوعائية بالنمو لفترة أطول لمعرفة مدى كبر حجمها ونضجها. كما يخططون لتحسين أساليب تكوين الأوعية الدموية لديهم بشكل أكبر لإنتاج المزيد من أنواع الخلايا في العضيات، مثل الخلايا المناعية وخلايا الدم، لتشبه بشكل أكبر تكوين قلب البالغ وتُمثل أمراض البالغين بشكل أفضل، وفقًا للبروفيسور وو.
وقال البروفيسور أبيليز: “أتمنى لو أتمكن من تطبيق هذا على جميع أنواع العضيات المختلفة. ففي النهاية، كل عضو تقريبًا في أجسامنا يحتوي على نظام أوعية دموية”.
وللمعلومية، ساهم في هذا العمل باحثون من جامعة شمال تكساس [بمدينة دينتون]، وروزبود للعلوم الحيوية (Rosebud Biosciences) [شركة ناشئة في مراحلها المبكرة تُطوّر علاجات للأمراض الوراثية النادرة لدى الأطفال، وتقوم بذلك من خلال نمذجة النمو البشري باستخدام أعضاء تحمل نفس الطفرة الجينية لدى الطفل، ونفحص الأدوية في هذه النماذج لإيجاد علاجات]، وشركة بولسآي للتقنية الحيوية، وشركة غرينستون للعلوم الحيوية.
وقد دُعمت الدراسة بتمويل من المعاهد الوطنية للصحة، وجمعية القلب الأمريكية، وبرنامج أبحاث الأمراض المرتبطة بالتبغ، ومعهد كاليفورنيا للطب التجديدي، وبرنامج المبادرات متعددة التخصصات في معهد ستانفورد لأبحاث صحة الأم والطفل، ومعهد ستانفورد لأمراض القلب والأوعية الدموية، وبرنامج ستانفورد بايو-إكس.
ونُشرت هذه المقالة في الأصل في مجلة ستانفورد الطبية.
*تمت الترجمة بتصرف
المصدر:
https://news.stanford.edu/stories/2025/06/heart-liver-organoids-research-regenerative-therapy

 علوم القطيف مقالات علمية في شتى المجالات العلمية
علوم القطيف مقالات علمية في شتى المجالات العلمية